Bệnh lý da liễu
Sẹo thường là gì? Phân loại, yếu tố hình thành và cách điều trị
Sẹo mixotrophic là những vết sẹo “vô hại” nhất. Các hình thức đa số là kết quả của một phản ứng thích hợp của cơ thể với một chấn thương. Nếu vết thương đi qua tất cả các giai đoạn của lên da non mà không có độ lệch, một vết sẹo thường được hình thành. Theo thời gian, những vết sẹo như vậy trở thành bằng phăng với da. Giả sử một màu trắng, trở nên mỏng, và không gây bất kỳ sự khó chịu về thể chất nào đối với người mang. Thông thường, họ không yêu cầu chỉnh sứa từ để cải thiện thẩm mỹ của sự xuất hiện sẹo, lu mờ bề mặt của nó và thúc đẩy quá trình bình thường hóa màu sắc.
1. Các yếu tố hình thành sẹo thường
Sẹo thường thường không yêu cầu hiệu chỉnh, chỉ cần điều trị đầy đủ ở giai đoạn hình thành này. Nếu không, chúng có thể biến thành những vết sẹo phì đại hoặc sẹo teo mà không cần kiểm soát và điều trị thích hợp
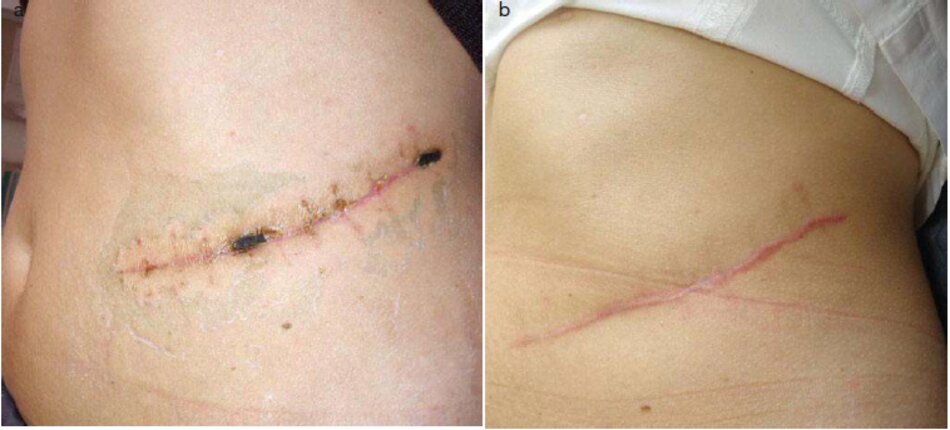
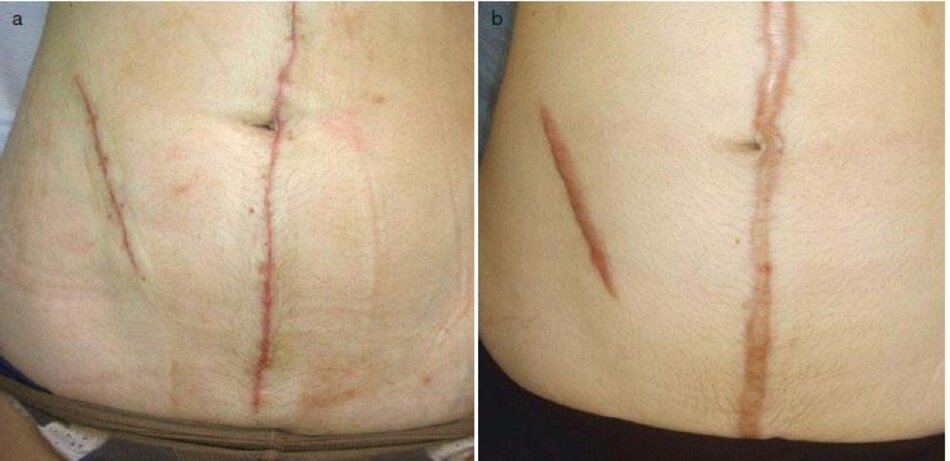
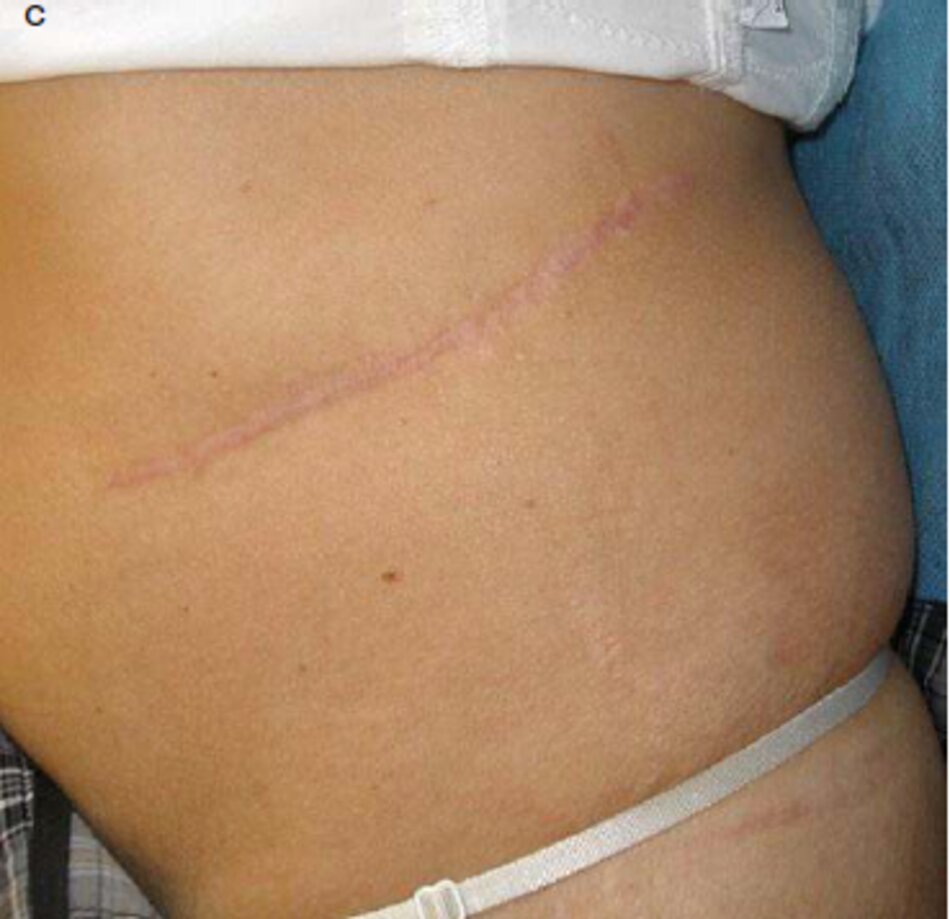
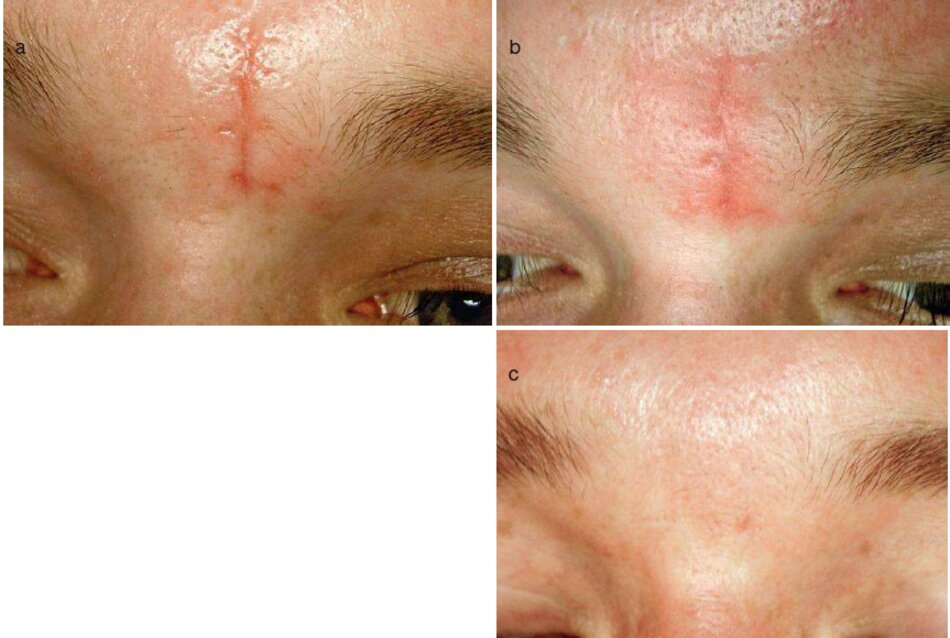
Hình 3.1a. b minh họa vết sẹo bụng sau phẫu thuật chuyển thành sẹo phì đại mà không cần điều trị và chăm sóc y tế. Do đó. việc xử lý vết sẹo ở giai đoạn hình thành phôi được tru tiên.
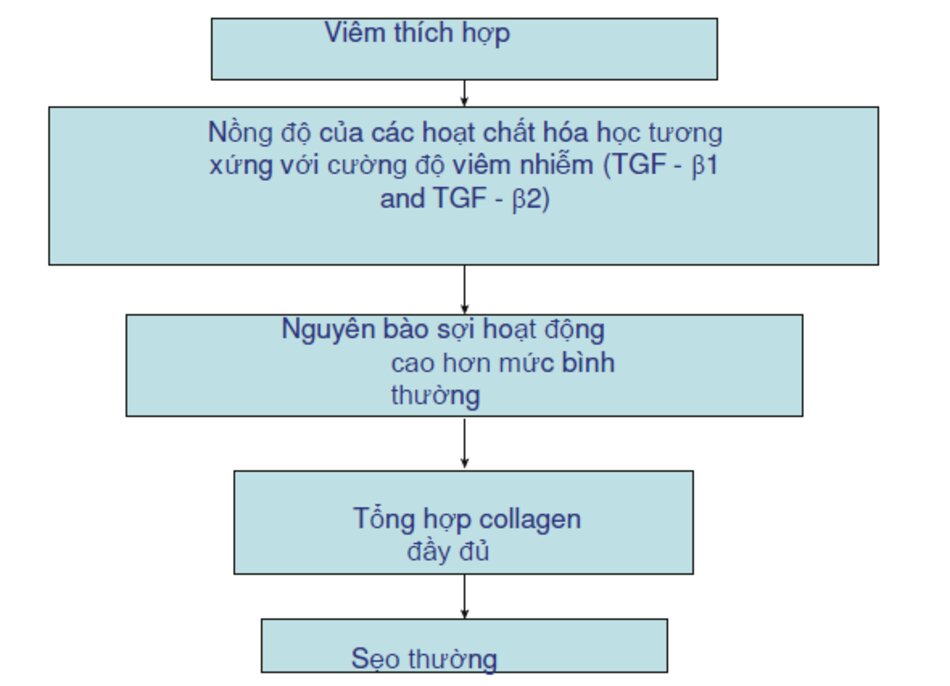
Cường độ phù và viêm
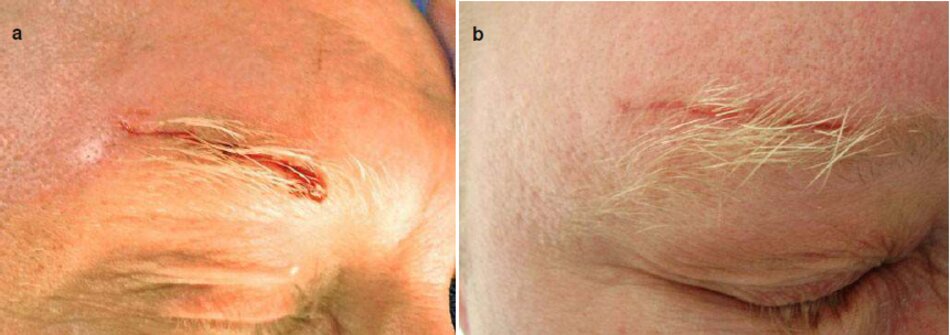
Vết trầy xước không chạm đến dưới lớp hạ bì nhú và vì thế nó lành lại mà không có dấu vết, ngay cả khi không có sự can thiệp của chúng ta (Hình 3.2a,b) Nếu chấn thương đạt đến mức da trung bì, một vết sẹo chắc chắn được hình thành.
Sẹo thường
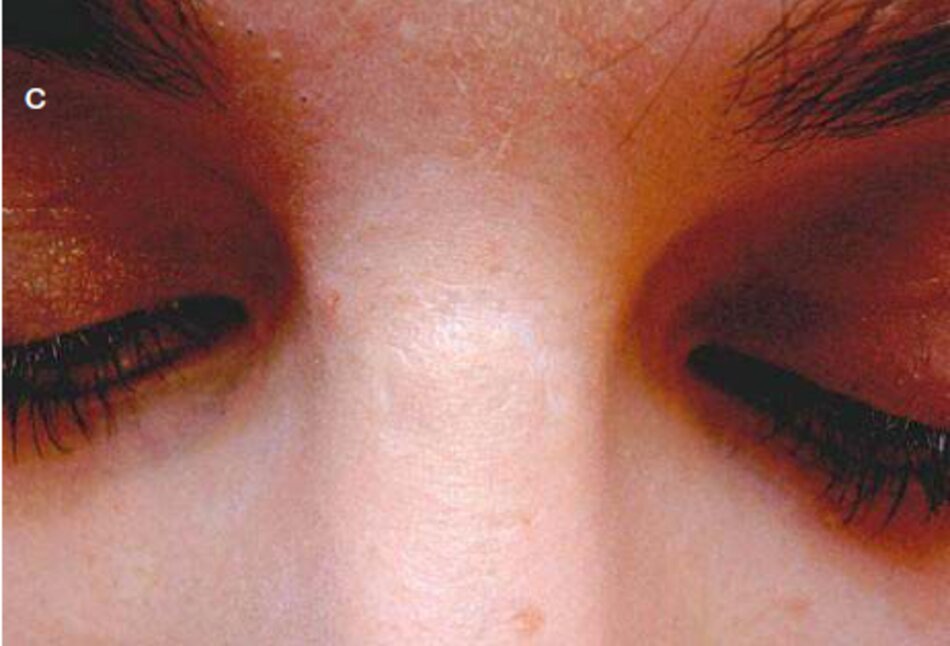
Một vết sẹo thường có phù nề vừa phải và viêm không mở rộng ra ngoài khu vực vết thương ban đầu (Hình 3.3).
Sẹo teo
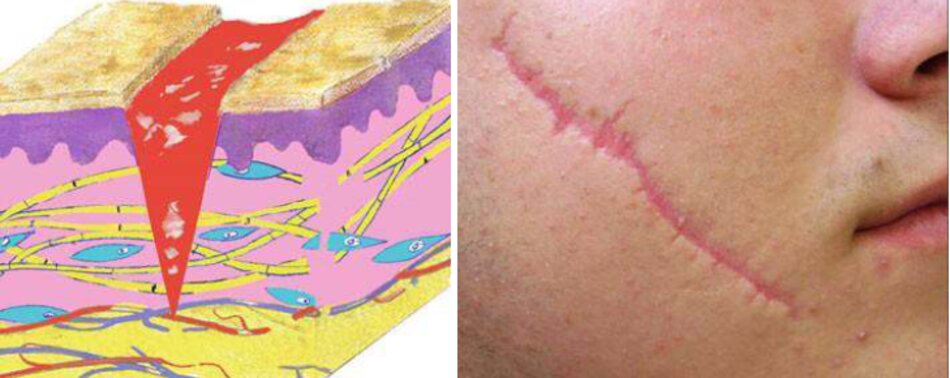
Trong trường hợp phù nề nhẹ và viêm chậm chạp, một vết sẹo teo được hình thành (Hình 3.4).
Sẹo phì đại và sẹo lồi
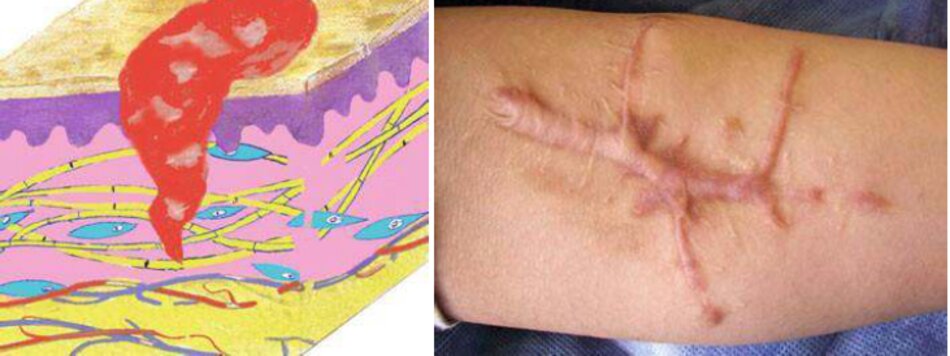
Nếu một chấn thương được theo sau bởi chảy máu nặng, phù nề dữ dội. và viêm, chấn thương như vậy có nhiều khả năng kết thúc với một vết sẹo phình đại hoặc keloid (Hình 3.5).
1.2 Sự viêm chậm chạp của giai đoạn lên da non
1.3 Nguyên nhân và khu vực hình thành
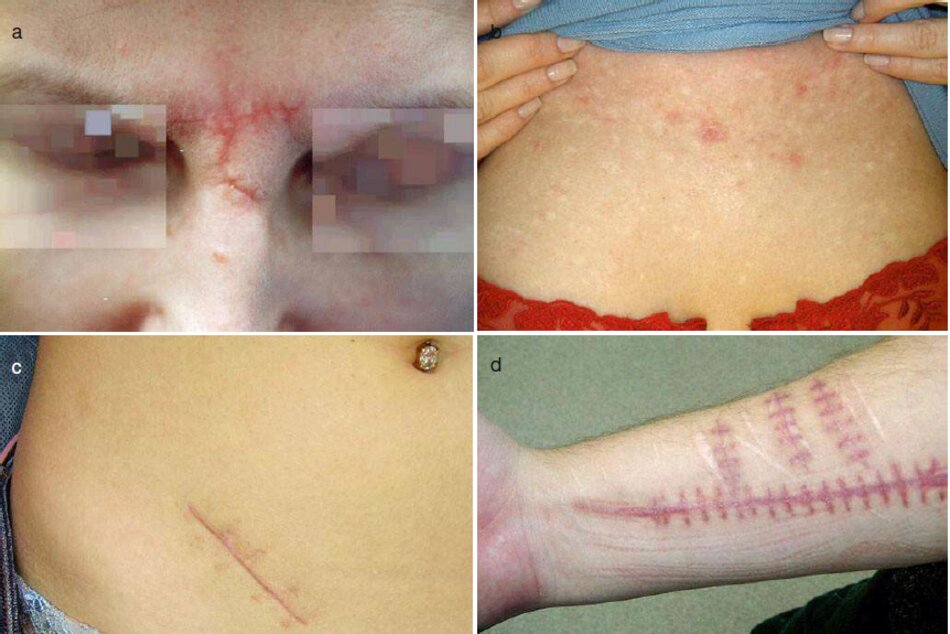
Sẹo thường có thể cục bộ tại bất kỳ vùng nào của cơ thể (Hình 3.7). Lý do hình thành sẹo thường chủ yếu là chấn thương (Hình 3.7a. d). phần thuật (Hình 3.7c), hoặc viêm (Hình 3.7b).
Bệnh nhân có vết sẹo viêm thường ít khi dùng đến các dịch vụ của các chuyên gia vì vết sẹo như vậy là ít bị chú ý so với vết sẹo sau chấn thương và không gây ra những thay đổi đáng chú ý trong tình trạng tâm lý.
2. Các giai đoạn hình thành vết sẹo thường
Sẹo thường thường trường thành trong 6-12 tháng. Trong thời gian này. chúng trãi qua ba giai đoạn trưởng thành, giống như tất cả các loại sẹo khác (Hình 3.8):
- Giai đoạn viêm (kéo dài từ 24h đến 10 ngày);
- Giai đoạn tăng sinh (từ vài ngày đến vài tháng):
- Giai đoạn trưởng thành hoac tu sửa (nr vài tháng đến vài năm).
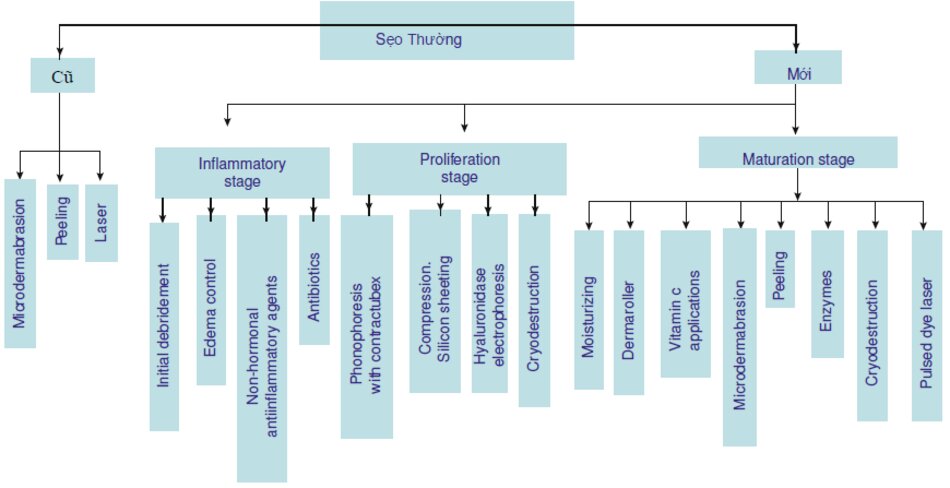
Phạm vi của các thủ tục áp dụng trong sửa chừa sẹo thường là khá ít so với các kho các phương pháp áp dụng trong điều trị sẹo tươi (xem hình 3.9)..
Đây là dấu hiệu của thực tế là các vết sẹo thường được điều trị trong các giai đoạn 11Ì1111 rlion của chúng trong vòng vài giờ đầu sau khi bị thương.
3. Điều trị vết sẹo thường mới
3.1 Điều trị trong giai đoạn viêm
Làm sạch ban đầu
Làm sạch ban đầu được thực hiện ngay lập tức sau khi chấn thương: điều này là đề cương cấp phục hồi mạch máu hoặc đông máu. loại bỏ dị vật xung quanh vết thương, ngăn ngừa nhiễm trùng, cố định các cạnh vết thương. và đáng chú ý. kiểm soát phù nề ngày càng tăng. Việc sử dụng bằng, aspirin và thuốc chống viêm không steroid được khuyến cáo để kiểm soát phù nề: hiệu ứng của chúng ngăn chặn sự phát xạ prostaglandin.
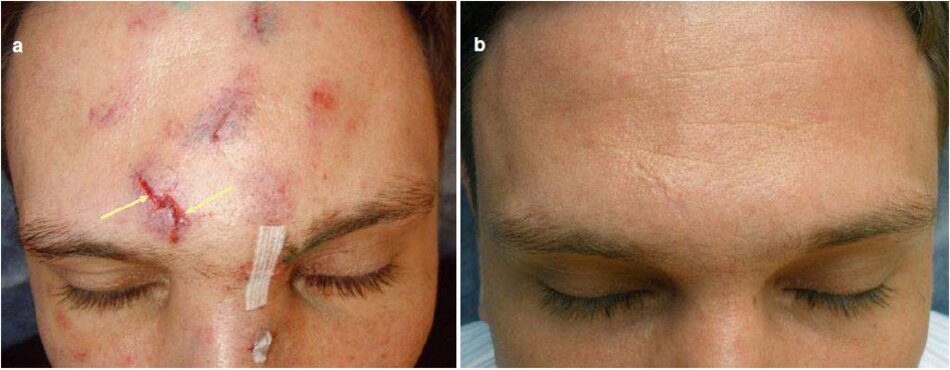
Các động thái của độ bám dính vết thương xắt nhỏ được mô tả trong hình 3.10. Làm sạch ban đầu được thực hiện 3 giờ sau chấn thương (Hình 3.1 Oa), với các cạnh nối bằng các dây băng (Steri- Strip. 3M Health Care). Áp dụng băng trên vết thương trong vòng 3h đầu tiên cho phép ức chế nhanh chóng cháy máu và giảm phù nề sau chấn thương. Các dải đã được gỡ bỏ sau 7 ngày (Hình 3.10b). về việc loại bỏ các dây, một loại kem dựa trên enzyme phân giải protein đã được áp dụng trên bề mặt của vết sẹo đang phát triển, đảm bảo việc chữa lành mịn và hình thành sẹo thường kín đáo (Hình 3.10c). Một phương pháp phổ biến sè cho phép vết sẹo này được khàn bằng chỉ khâu trong da. Tuy nhiên, chấn thương đà được nằm xa các cơ trên mặt. cho phép cố định các cạnh vết thương bằng các dái mà không cần khâu.
Khi được điều trị bằng phẫu thuật, vết thương được khâu bằng chỉ khâu dưới da. với chỉ khâu thích ứng nhất thiết được đặt ở những vùng nguy hiểm tiềm tàng (cơ delta, vùng vây. ngực. cằm. mặt sau của bổ) đề hình thành sẹo lồi. Khu vực không có ma trận cơ bắp mạnh không được khâu nhưng thay vì cố định bằng các dái. với các cạnh vết thương nối chính xác đề tạo điều kiện chừa lành nhanh hơn và hình thành một vết sẹo kín đáo.
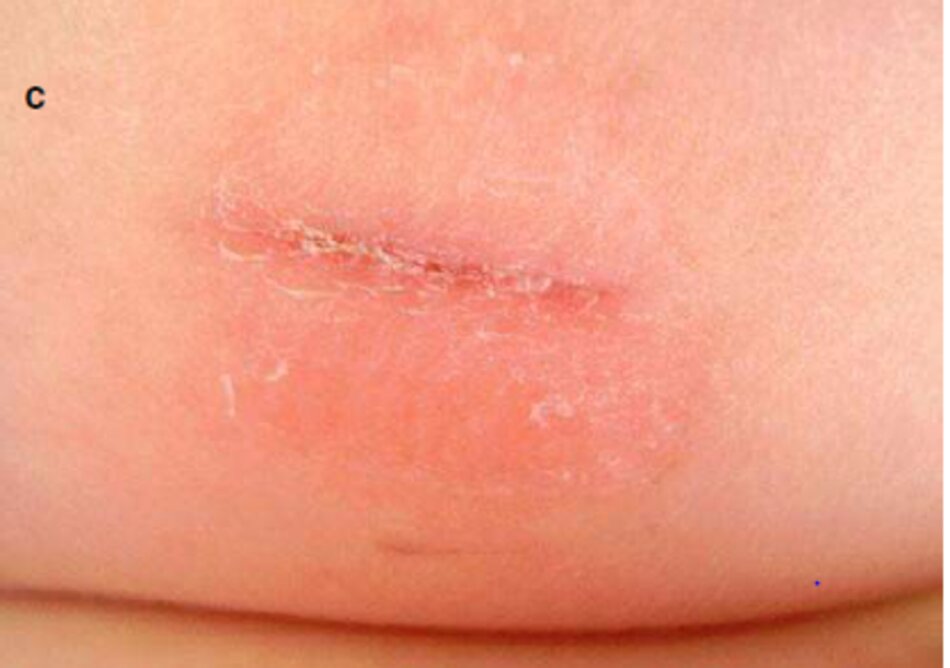
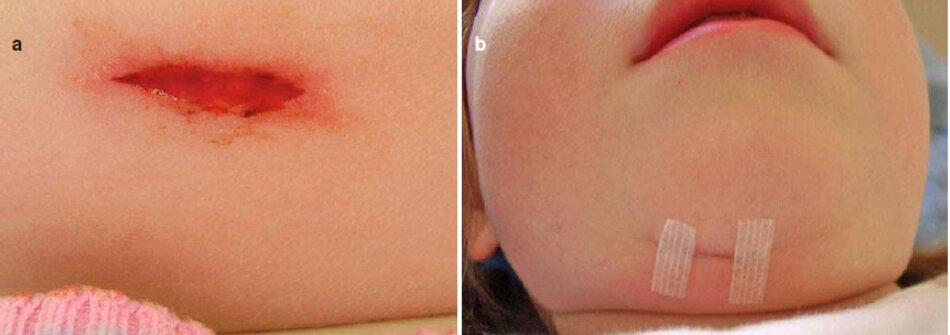
MỘT vết thương tách lời 5mm của vùng tâm thần được thể hiện trong hình 3.11a. vết thương được lứa bằng dung dịch muối vô trùng bằng thuốc kháng sinh hình và kem dựa trên enzyme. Các cạnh vết thương được cố định bằng các đai vô trùng (Hình 3.11b).
Các dải đã được loại bỏ trong một tuần. Sự hình thành vết sẹo thường được quan sát trong hình 3.11c.
Năm phần trăm ứng dụng giải pháp vitamin c được khuyến khích đế làm ấm bể mặt và nuôi dưỡng vết sẹo.
Kiểm soát phù nề
Điều trị
- Phần thuật ban đầu đã được thực hiện cho các vết thương trong hình 3.12a. Khâu vết thương được chỉ định bởi các mùi tên màu vàng. Phần còn lại được băng lại.
- Băng (Làm lạnh) được áp dụng trong vòng 3 giờ đầu tiên trong khoảng thời gian n r 15 đến 20 phút. Lạnh tạo ra hiệu ứng chính trong vòng 6-8 giờ đầu tiên.
- Microdermabrasion sớm và ứng dụng enzyme phân giải protein được thực hiện ở giai đoạn tăng sinh sau khi việc loại bỏ các dãi và vật liệu khâu.
- Các cạnh sẹo tách ra trong suốt quá trình trưởng thành và đà qua phía trên cùng của đáy co nít (Hình 3.12b). Một thủ thuật cryo destruction chính xác của các cạnh vết sẹo bời hai 15-s cryocycles được thực hiện.
- Sau khi điều trị cryo destruction và tái tạo da. điều trị microneedle vùng da sẹo và da vùng trán (1.5 mm dermaroller) được thực hiện. Kết quả là. các đường biểu hiện ngang cùng với đáy sẹo được nâng lên đáng kể (Hình 3.12c).
- Độ ẩm vùng sẹo được thực hiện trong vòng 1 tháng (các ứng dụng collagen vitamin C).
Bạn nên sử dụng các chế phẩm và băng vết thương để tạo điều kiện di truyền tế bào tự do trao đổi thời gian gian hòa tan (các yếu tố tăng trưởng, cytokine, vv). tổng hợp tự động của các mô hoại tử. loại bỏ dịch tiết quá mức và bình thường hóa trao đổi khí trong phương pháp điều trị sẹo mở.
3.2 Điều trị trong giai đoạn tăng sinh
Trong quá trình của giai đoạn gia tăng, các cạnh vết thương kết nối và nắp của chúng được hình thành. Quá trình này được đi kèm với sự co thát, bắt đầu quá trình biểu mô và tổng hợp collagen. Một loạt các băng vết thương hiện đang được sử dụng để tạo điều kiện lý tưởng cho các quá trình này: các băng bao gồm hydrocolloids, alginates, hydrogel, màng trong suốt và da nhân tạo.
Hydrocolloids. Những băng có chứa carboxyethyl hydroxyethyl cellulose, pectin, và các hạt gelatin trông giống như một miếng bọt biển. Khi băng vết thương được ngâm với dịch tiết vết thương, những hạt sưng lên và biến thành gel. Băng Hydrocolloid được áp dụng trong điều trị vết thương hở có chứa nước thải.
Alginates. Alginates được áp dụng thông qua băng gạc algaebase trong vết thương với dịch tiết lớn. Chúng được thể hiện bằng các sợi được ngâm với dịch tiết vết thương. Dịch riết cảng có nhiều thì alginate cảng tốt. Sợi Alginate được hấp thụ hoàn toàn bởi vết thương, kích hoạt các nguyên bào sợi. Tuy nhiên, theo nghiên cứu. một số alginate (calcium alginate) tăng cường sự tăng sinh tế bào sừng. Do đó, hiệu ứng của chúng trong quá trình vết thương là mơ hồ. Môi trường vết thương ấm có lợi cho quá trình thanh lọc tự nhiên bàng collagenase của chính nó.
Hydrogels. Hydrogel được hình thành từ các chất phát triển một mạng polyme khi áp dụng. Một số hydrogel có klix năng hấp thụ lượng chất lỏng dồi dào. đôi khi vượt quá trọng lượng riêng của chúng gấp 100 Lần. Axit hyaluronic là một trong số các hydrogel tự nhiên như vậy: một phân tử có thể chứa khoáng 100 phần tir nước. Tuy nhiên, nó không được sử dụng trong sản xuất hydrogel vì chi phí cao.
Gần như tất cả các hydrogel hiện tại là polime tổng hợp. Một số hydrogel được dựa trên polysaccharides tự nhiên, không chì liên kết chất lóng mà còn kích thích sự di chuyển của tế bào.
Không giống như hydrocolloids và alginates, hydrogel được bôi lên vết thương dưới dạng gel “ướt”. Chúng tạo ra một môi trường ẩm ướt trong vùng vết thương ngay cả trong sự vắng mặt hoàn toàn của dịch tiết vết thương, đồng thời có thể hấp thụ thặng dtr dịch tiết, báo quản nó dưới dạng gel. Hydrogel lứt tốt cho việc bổ sung các hoạt chất bổ sung như kèm hoặc kháng sinh.
Đề đảm bảo tổng hợp collagen và hình thành sẹo bình thường, cần cung cấp đầy đủ oxy. axit ascorbic và các vitamin khác (A. B, E), cùng như kèm. sắt và vi lượng.
Cryo Destruction, Tấm silicon
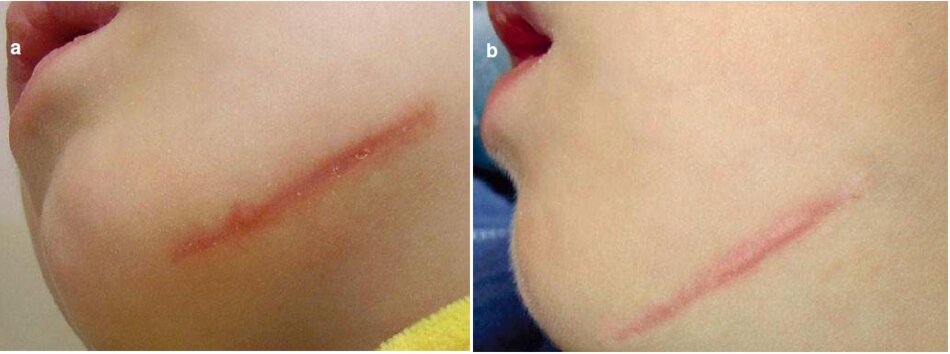
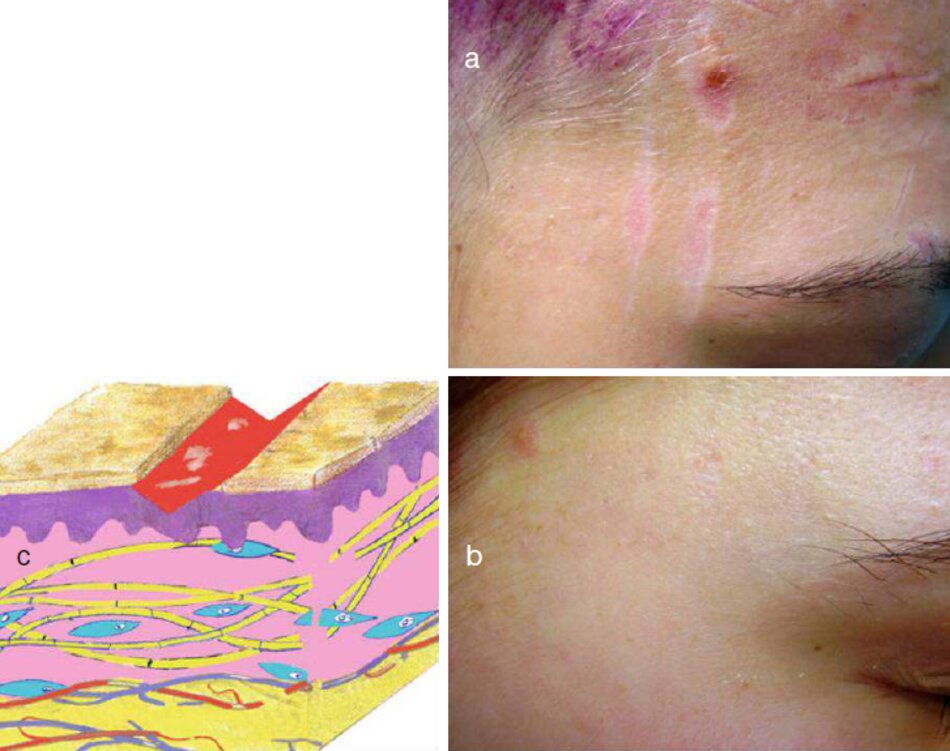
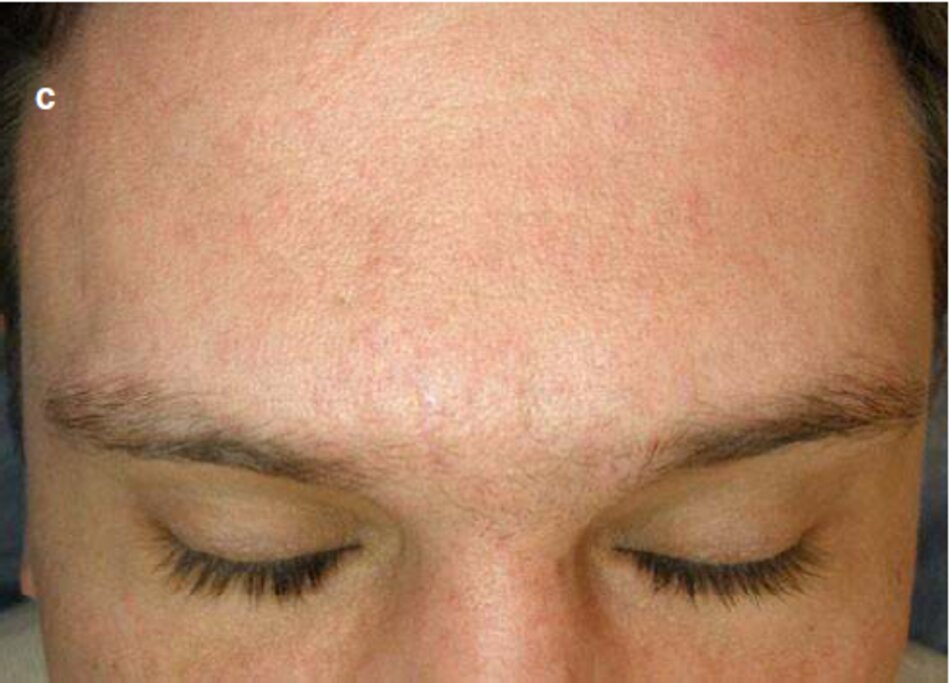
Trong giai đoạn này. điều quan trọng là phải đâm báo tăng sinh tế bào ở vết thương khi bắt đầu làm việc và giờ cho quá trình này được kiểm soát để tránh sẹo phình và sẹo lồi. Hình 3.13 mô tả vết sẹo tươi của vùng cằm. Đáy sẹo được lút lại. và các cạnh được phân tách: có nghĩa là. một xu hướng hình thành sẹo teo được quan sát (Hình 3.13a). Vùng cam có khả năng gây nguy hiểm về mặt hình thành sẹo bệnh (phì đại và sẹo lồi) (2.8 vết sẹo bệnh lý của vùng cằm, trang 153).
Điều trị
- Năm phần trăm ứng dụng axit ascorbic được thực hiện dưới sự hấp thụ để tạo thuận lợi cho sự sinh sôi nảy nở nguyên bào sợi và làm bằng đáy sẹo.
- Kiểm tra theo dòi trong 3 tháng cho thấy sự biến đối sẹo to thành sẹo phì đại (Hình 3.13b). Đẻ kết thúc này. cryo destruction xác định được áp dụng với hai chữ kỳ 20 giày.
- Sau khi hồi phục từ lớp vó sau cryo destruction. một băng silicon và gel đà được áp dụng.
- Một vết sẹo thường được hình thành do điều trị kịp thời (Hình 3.13c)
Gợi ý hữu ích của tôi’. Dải silicon và băng nén được áp dụng trong giai đoạn gia tăng ở các vùng có khá năng dễ bị hình thành sẹo bệnh lý, ngay cả khi các vết sẹo trông giống như chúng có tính chất sẹo thường hoặc sẹo teo.
Thủ tục vật lý trị liệu
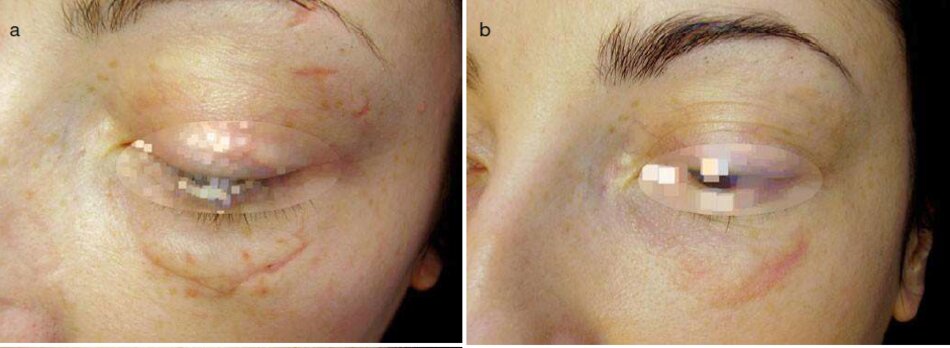
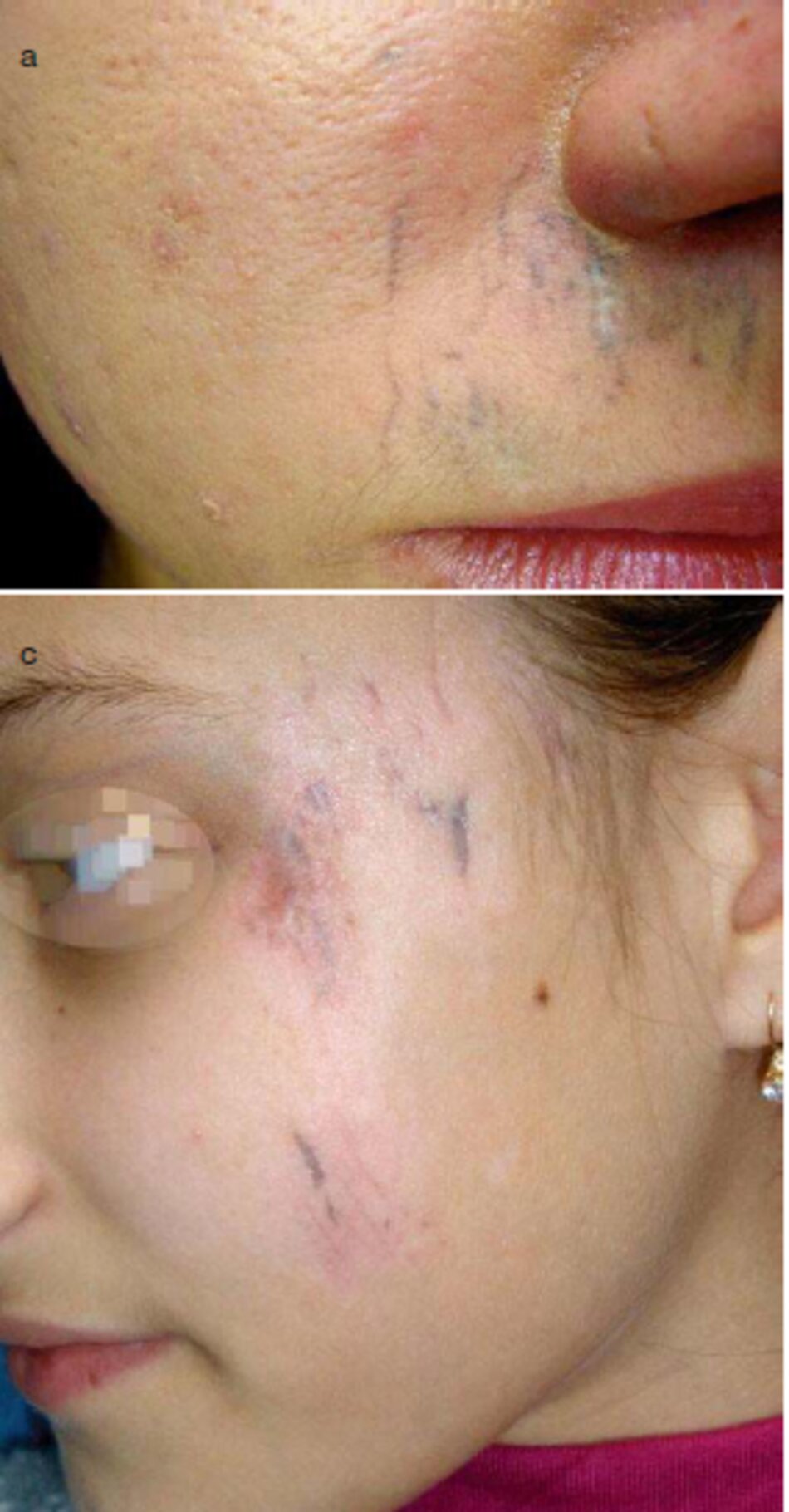
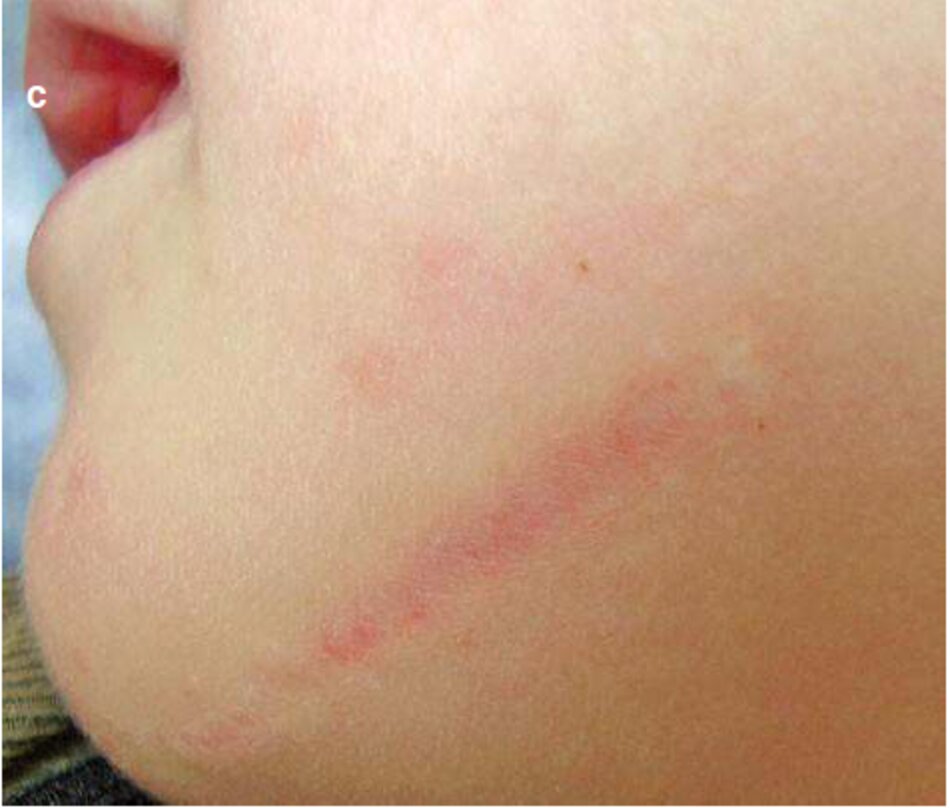
Một vết sẹo sau chấn thương trong vòng 4 tháng của vùng sống mũi (Hình 3.14) đã không nhận được sự làm sạch ban đầu với bất kỳ điều trị nào. Thoạt nhìn, vết sẹo trông giống như một vết sẹo phì đại (Hình 3.14a). Tuy nhiên, một cuộc kiểm tra cận cảnh đà giúp phát hiện ra lằng vạch sẹo nằm ở cấp độ da. và các mô liền kề chi ờ trên bề mặt của nó. Rõ ràng, điền này là do thiếu điều trị và viêm, với sự tổng hợp cao của ma trận ngoại bào. sự tăng sinh nguyên bào sợi và tổng hợp collagen diễn ra.
Điều trị
- Trường hợp này yên cầu điều trị được hướng đến việc xác mật độ của sợi collagen. Điện di Hyaluronidase. 12 thủ thuật mỗi ngày khác.
- Sự mất nước trong khu vực vết sẹo (hypohydration ngoại bào) kéo theo sự giảm tốc của sự phân bào nguyên bào và hạn chế di cư của chúng. Contractubex / hydrocortisone phonophoresis. 12 buổi một lần trong 2 ngày, đã được sử dụnng.
- Việc tiêu hủy collagen tổng hợp. Để kết thúc này. liệu pháp enzyme (collagenase điện di) đà được áp dụng. Sẹo đà giâm đáng kề sau 2 tháng (Hình 3.14b). và sau 2.5 năm sau khi sẹo nó vẫn phẳng và vàng (Hình 3.14c).
Enzymotherapy
Áp dụng các enzyme khác nhau không chỉ hợp lý mà còn cần thiết cho việc điều trị vết sẹo đầy đủ và chữa lành vết thương. Vì vậy. tham gia vào thực bào (48-72 giờ sau khi bị thương), một số enzyme (ví dụ. chymotrypsin) giá định phần đại thực bào. làm giảm dòng bạch cầu đến vết thương: chúng chịu trách nhiệm về số lượng phù nề và viêm. Những chất khác (ví dụ: hyaluronidase) pha loang ma trận ngoại bào bằng phương pháp khử axit hyaluronic, tạo điều kiện cho việc di chuyển tế bào tự do. Một số (ví dụ. collagenase) gây ra sự phá hủy collagen quá mức.
Điều trị
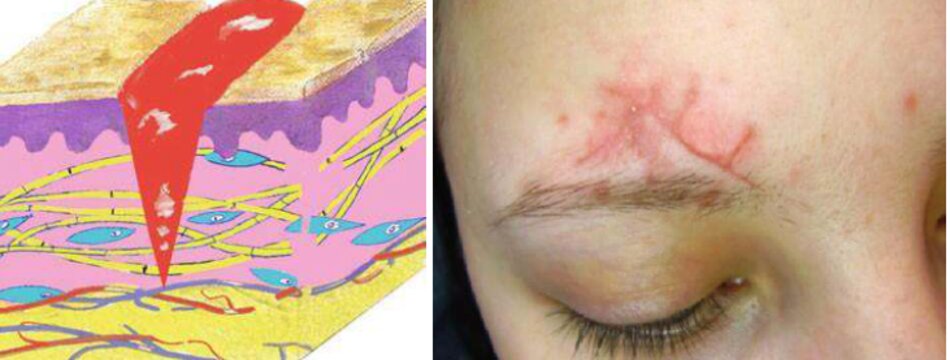
- Trong hình 3.15a, miệng đáy vết thương đã có vỏ cứng. Da bị siết chặt. Khoảng cách giữa các cạnh vết thương lớn hơn chiều sâu của nó. Điền này ngăn cân nguyên bào sợi cơ (myofibroblasts) kéo các cạnh với nhau. Nó sẽ là tốt hơn nếu dán các cạnh, những lớp có phát triển ngăn chặn làm điều này. Nếu lớp vỏ vẫn còn. một vết sẹo teo sè được hình thành bên dưới nó.
- Kem với các enzyme phân giải protein đã được áp dụng lên bề mặt vết thương dưới sự hấp thụ trong một mần. dẫn đến lớp có bị phá vỡ. giảm căng da và nâng cao đáy sẹo. MỘT vết sẹo thường đà được hình thành (Hình 3.15b).
- Khuyến nghị đã được đưa ra đối với bôi kem chống nắng SPF 30-50 .
3.3 Điều trị trong giai đoạn trưởng thành
Microdermabrasion
Sự trưởng thành hoặc tu sửa vết sẹo bao gồm quá trình thoái hóa ma trận ngoại bào quá mức và phục hồi sinh tổng hợp collagen và phân hủy sinh học. Ớ giai đoạn này. vết sẹo giâm kích thước, chuyển sang màu nhạt và trở nên đàn hồi hơn. Quá trình tái tạo vết sẹo bình thường thường mất 6-12 tháng để đạt được tối đa 70-80% sức mạnh da thường. Do đó, mô sẹo phản ứng nhanh hơn với chấn thương mới.
Điều trị
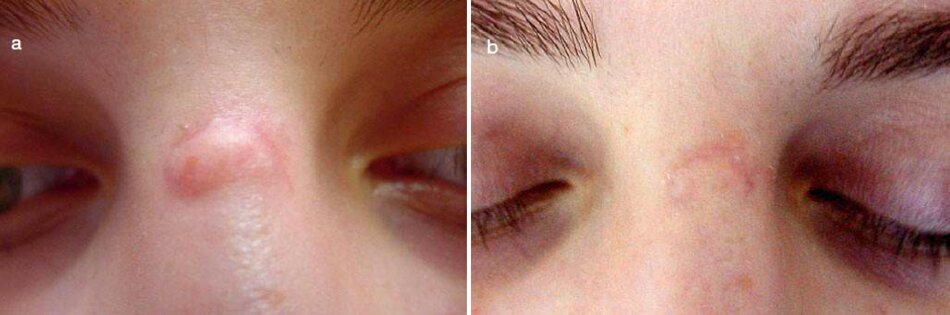
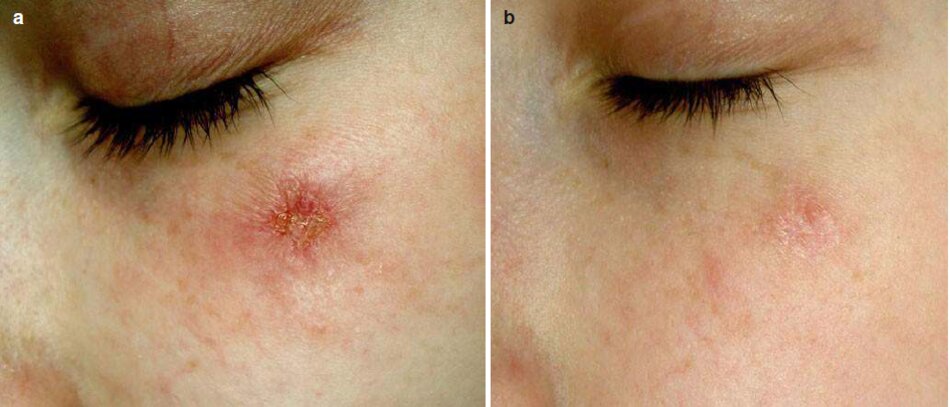
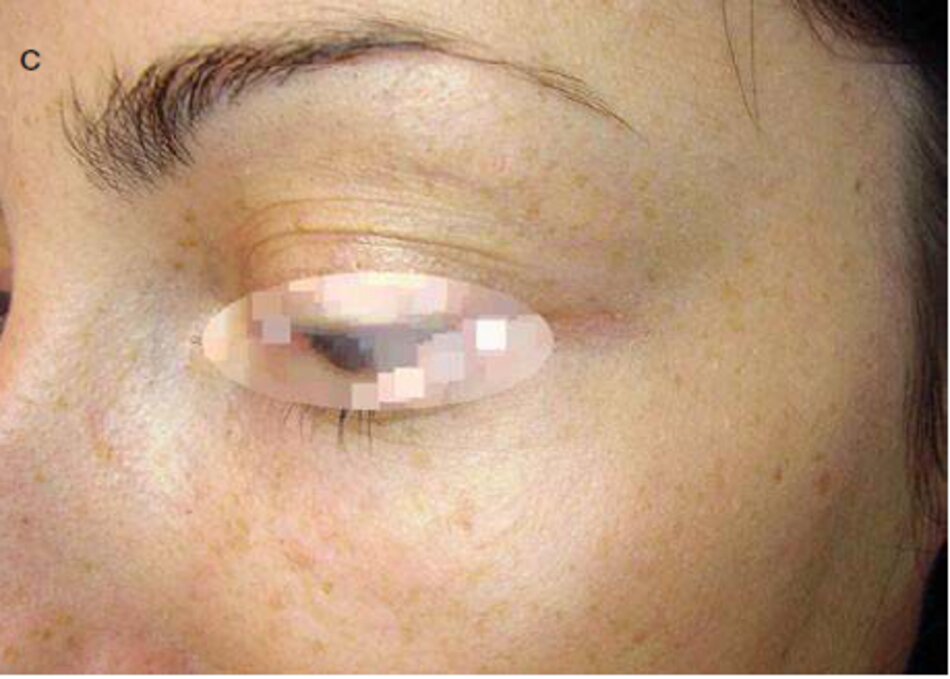
Microdermabrasion đà được thực hiện cho một vết sẹo sau chấn thương của vùng dưới ổ mắt ngay sau khi loại bỏ vật liệu khâu (Hình 3.16a): microdermabrasion đà sử dụng 5 thủ thuật trong khoảng thời gian trị 3 đến 4 mầm (Hình 3.16b).
Gel Dermatix được áp dụng hai đến ba lần mỗi ngày trong suốt thời kỳ trưởng thành sẹo (Hình 3.16c).
Bôi kem chống nắng được chỉ định.
Định kỳ sớm microdermabrasion Aluminum microcrystal (A12O3) là phương pháp chính điều trị sẹo thường và hiệu chỉnh ở tất cả các giai đoạn hình thành của nó. Nó được thực hiện ngay lập tức sau khi biểu mô hóa vết thương hoặc loại bỏ vật liệu khâu. Thực hiện càng sớm, vết sẹo càng không rõ ràng
Toàn bộ quá trình microdermabrasion cho bệnh nhân trong hình 3.17 bao gồm ba đến năm thủ thuật trong khoảng thời gian 3 đến 4 tuần. Tối đa áp kế áp suất âm là -5,5 và – 6,0 psi. Áp lực ít hơn không đủ loại bỏ lớp biểu bì đến mức độ của lớp hạ bì nhú
Đồng thời, microdermabrasion giúp giải quyết các vấn đề sau:
- Làm mịn và cải thiện vết sẹo:
- Loại bỏ lớp rào chắn ngoại bì (lipid) cùng với biểu bì của vùng vết sẹo đế tăng độ ẩm cho vùng hình thành sẹo;
- Hấp thụ các mô sẹo bởi thời điểm thiết bị hút chân không đáy sẹo ù độ sâu của lớp hạ bì. tạo thuận lợi đề kháng cự nguyên bào sợi cơ (myofibroblast), giúp nít IUÔ sẹo xuống lớp hạ bì (Fig. 3.17b, c).
Điều trị
Định kỳ sớm microdermabrasion cho vết sẹo đề hạ bí nhú, ba thú thuật ở khoảng thời gian 1 tháng
Làm ẩm khu vực sẹo (Matricol®. Dr. Suwelack. Germany) collagen biomatrix được áp dụng, hấp thụ 40- 90 min mỗi ngày
Mô hình điều trị
Điều trị
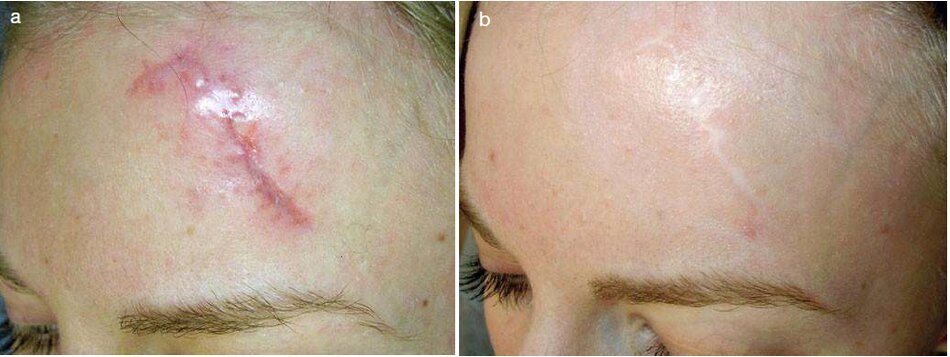
vết thương trong hình. 3.18a được khâu trong da (intradermal suture – cách khâu nút chi được lộn xuống dưới) sau chấn thương (Phần da của vùng trán bên phải).
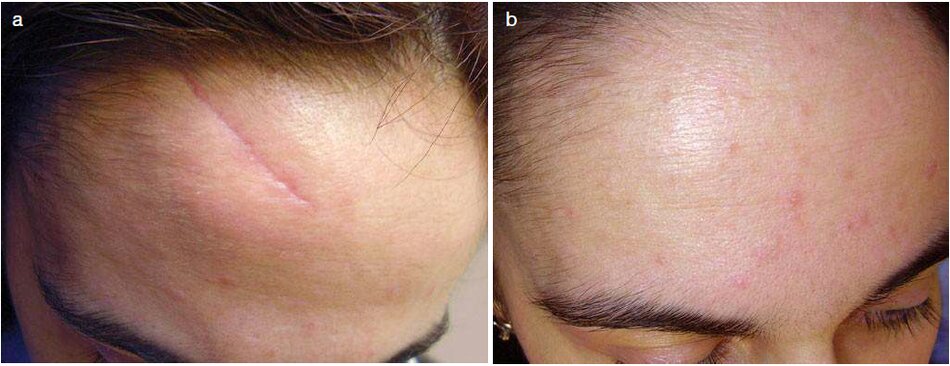
Khi loại bỏ vật liệu khâu, ba quy trình microdermabrasion được thực hiện trong khoảng thời gian 4 mần.
Làm ấm với Vitamin c được thực hiện ở giữa các thú thuật. Sau killed điều trị. một dấu vết sắc tố khó có thể nhìn thấy (Hình 3.18b).
Điều trị
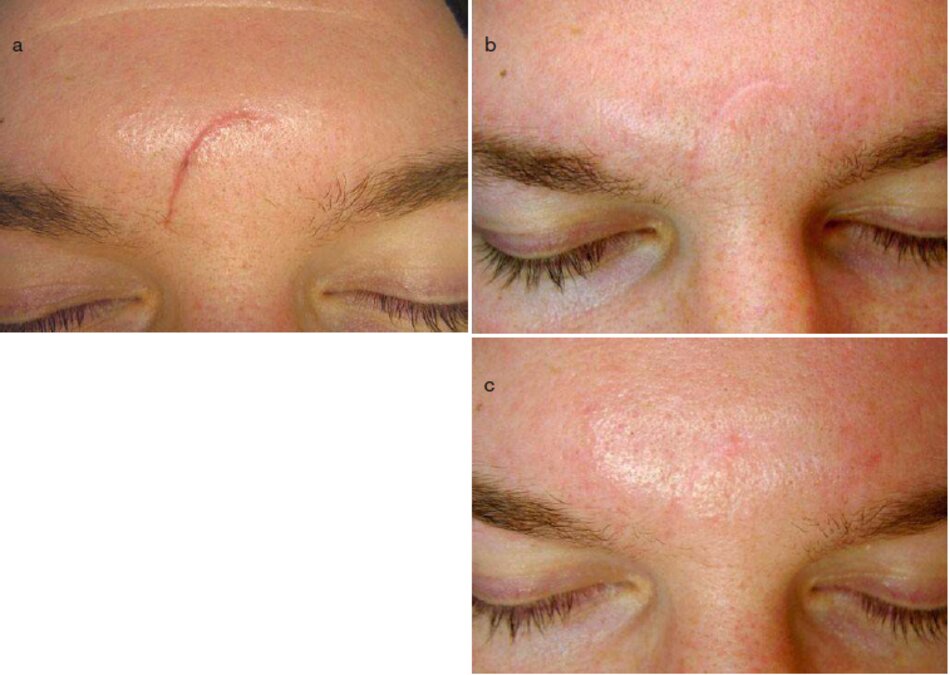
- Hai thủ thuật Microdermabrasion trong 3 – 4 tuần được thực hiện cho bệnh nhân trong hình 3.19b.
- Vitamin A. c. và E và các ứng dụng enzyme hàng ngày được sử dụng ờ giữa các thủ thuật microdermabrasion.
- Các ứng dụng đường ẩm collagen biomatrix của vùng da sẹo (Matricol) hấp thụ trong 40 đến 90 phút mỗi ngày.
Thời gian điều trị là 6 tháng (Hình 3.19c).
Peels – Lột da hóa học
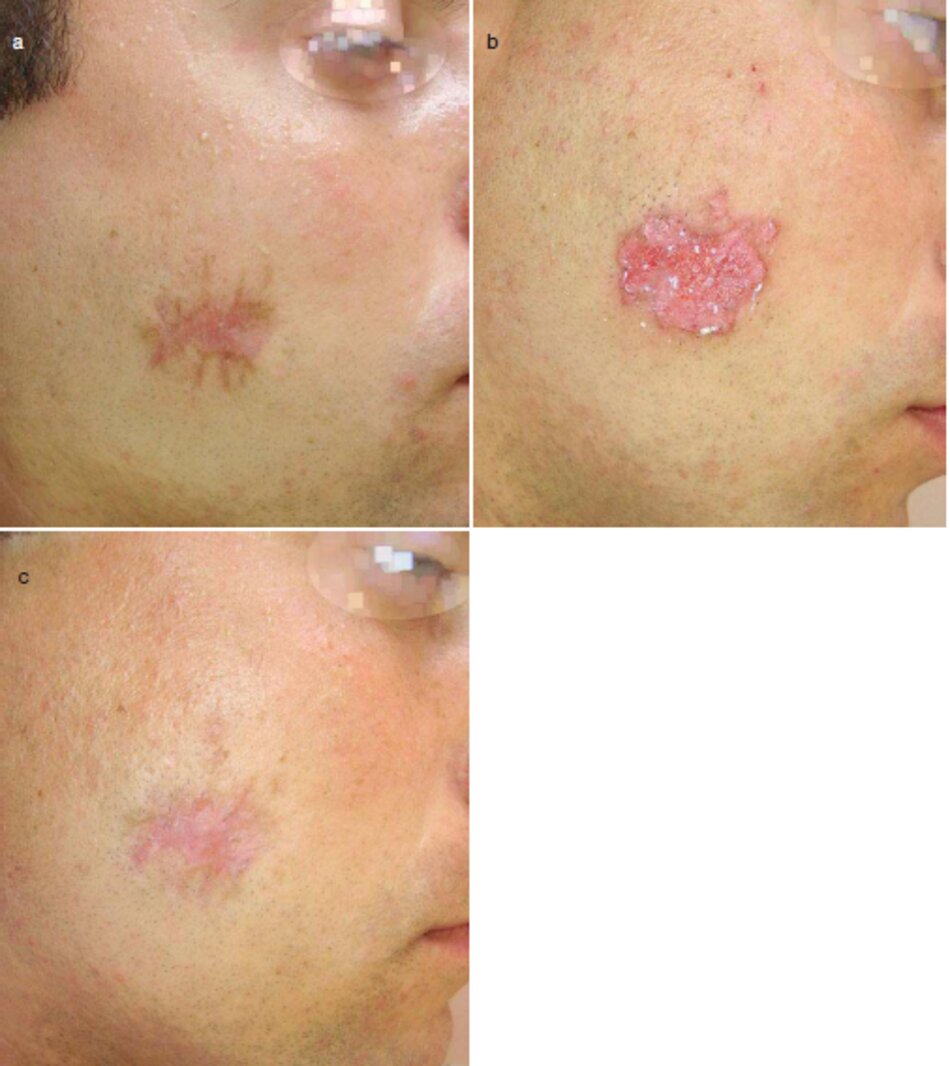
Bề mặt và peels sâu vừa phái được khuyến cáo trong điều chỉnh và điều trị sẹo thường mới (Hình 3.20). Vó TCA (trichloroacetic acid) phổ biến nhất. Các ứng dụng của vó bề mặt làm thể liên kết bị phá hủy bởi TCA. dẫn đến tróc màng tế bào sừng sĩ bề mặt da
Middle-depth peels (Peel sâu vừa phải) phá hủy một phần liên kết sẹo, loại bỏ sắc tố và kích thích tổng hợp collagen mới trong lớp hạ bì (HÌ 1111 3.20b). Sự xuất hiện vết sẹo do đó được cải thiện, trở nên mượt mà và mềm hơn (Hình 3.20c). Thông thường, ba đến năm thủ thuật trong khoảng thời gian 1 tháng là bắt buộc.
Điều trị
- Một thủ thuật medium-depth TCA peel đã được thực hiện. Sắc tố biến mất. với vết sẹo trớ nên nhạt hơn và mượt mà hơn.
- Điều trị bằng laser nhuộm xung và kem chống nắng SPF 50 được khuyến khích.
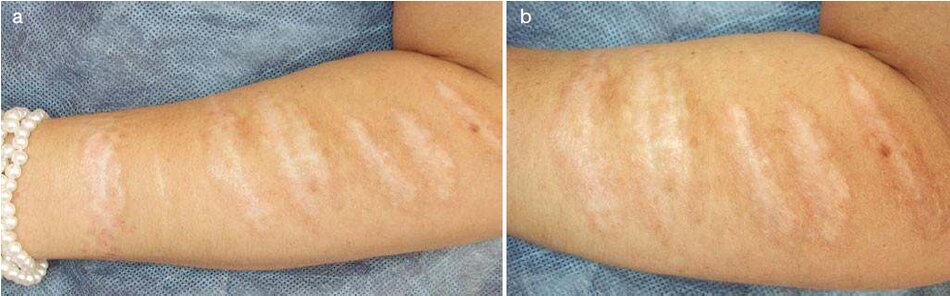
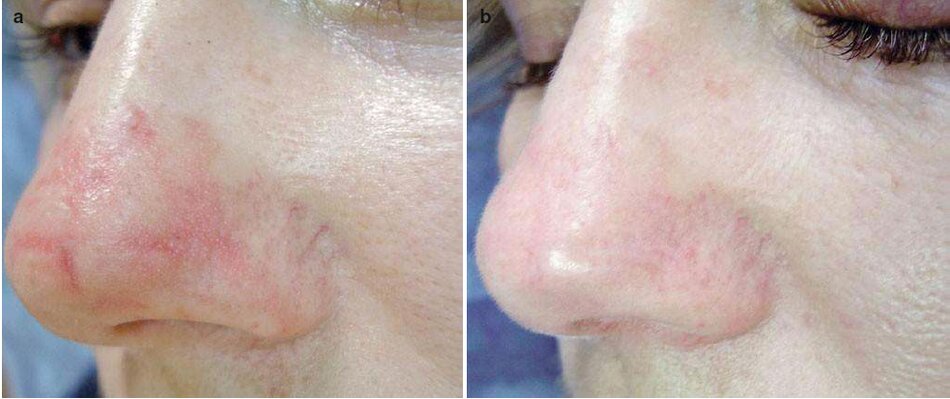
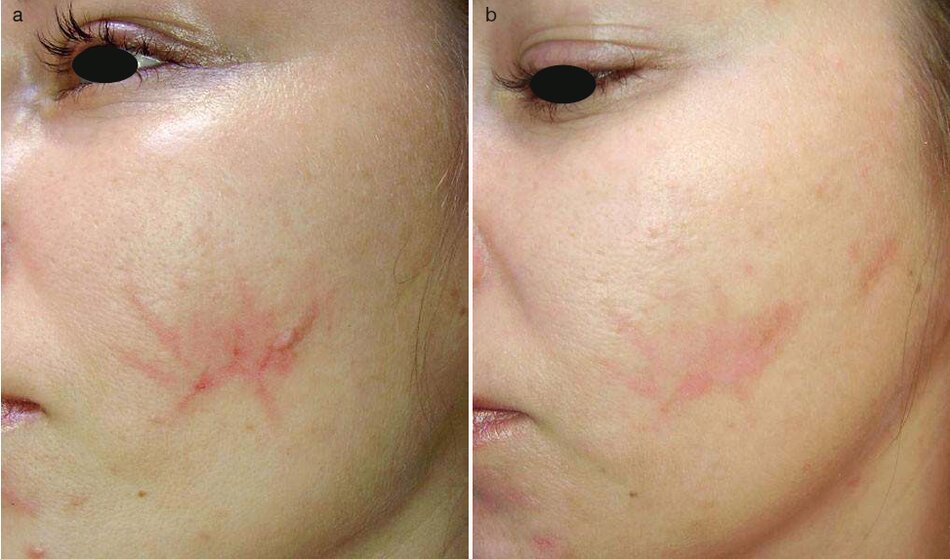
Điều trị
- Một thủ thuật medium-depth TCA được thực hiện cho các vết sẹo được thể hiện trong hình. 3.21 và 3.22. Những vết sẹo trở nên nhạt hơn và mượt mà hơn. Đáy sẹo tại mùi được nâng lên vì kích thích tổng hợp collagen (Hình 3.22b).
- ứng dụng kem chống nắng SPF 50 được khuyến khích.
Các biển chứng, tác dụng phụ của Peels
Biến chứng truyền nhiễm’.virus (herpetic); vi khuẩn; nám (candidiasis); ký sinh trùng của da và lòng mi
Các biến chừng liên quan đến phân ứng viêm nghiêm trọng. viêm da tiếp xúc; quá mẫn cảm của da; phát ban cố định; mụn thịt; giãn mao mạch
- Rối loạn sắc tố:tiêu điểm và khuếch tán tăng sắc tố;
Mắt sắc tố
- Các biến chứng liên quan đến phương pháp tiến hành thủ thuật’.
Đường ranh giới; sẹo (teo. phì đại. sẹo lồi)
Laser nhuộm xung (585-595 nm)
Laser nhuộm xung không xâm lấn (585 or 595 nm) có thể áp dụng hiệu chinh chi trong các vết sẹo có nhiều mạch máu (ban đó) (Fix. 3.23a). Phương pháp điều trị bằng laser nhuộm xung gây ra quang nhiệt phân hủy có chọn lọc. điều này dẫn đến sự kết tụ và sau đó phân tán các mạch kết dính và không có chức năng kết dính.
- Hai thủ tục Microdermabrasion đến mức hạ bì nhú ở một khoảng thời gian 4 tuần được thực hiện để san bằng bề mặt sẹo.
- Các ứng dụng biomatrix tạo độ ẩm (Matricol) collagen từ 40 đến 90 phút mỗi ngày được thực hiện.
- Laser nhuộm xung đà được sử dụng. Thời gian điều trị là 8 tháng (Hình 3.23b).
Laser xâm lấn (CO2 10.600 nm)
Nó không được khuyến khích áp dụng laser xâm lấn trong sữa chữa sẹo thường và điều trị trong viền cảnh xâm lấn của chúng. Các biến chứng và rủi ro tác động bất lợi cao gấp nhiều lần so với kết quả tích cực dự kiến. Hình 3.24 mò tà hình ảnh tổng thể và điểm của vết thương 11 Ở của cánh tay phái sau khi điều trị bằng laser CO2. Đường sẹo phàn tán. với sắc tố rắn hình thành xung quanh nó (Hình 3.24b).
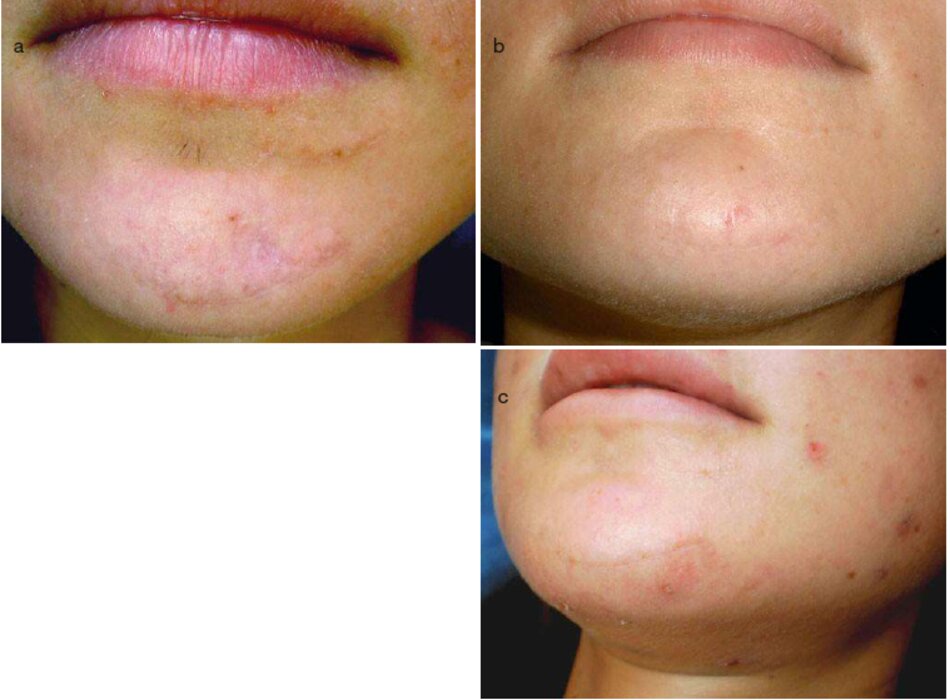
Laser Fractional (Fraxel, 10,600 nm)
Các hình ảnh trong hình 3.25 mỏ tá vết sẹo mới san phẫu thuật của vùng cằm trong giai đoạn trưởng thành (Hình 3.25a). Sau khi điều trị trong nửa năm, bao gồm năm thú thuật microdermabrasion, các ứng dụng enzyme và dường ấm. các vết sẹo cuối cùng hình thành và biến thành các dòng mô liên kết khó quan sát (Hình 3.25b). Sau một năm, bệnh nhân trái qua ba thú tục laser Fractional trong khoảng thời gian 1.5 đến 2.5 tháng. Không có dấu hiệu cái thiện rò ràng sau khi điều trị bằng laser Fraxel gấp ba lần được quan sát (Hình 3.25c)
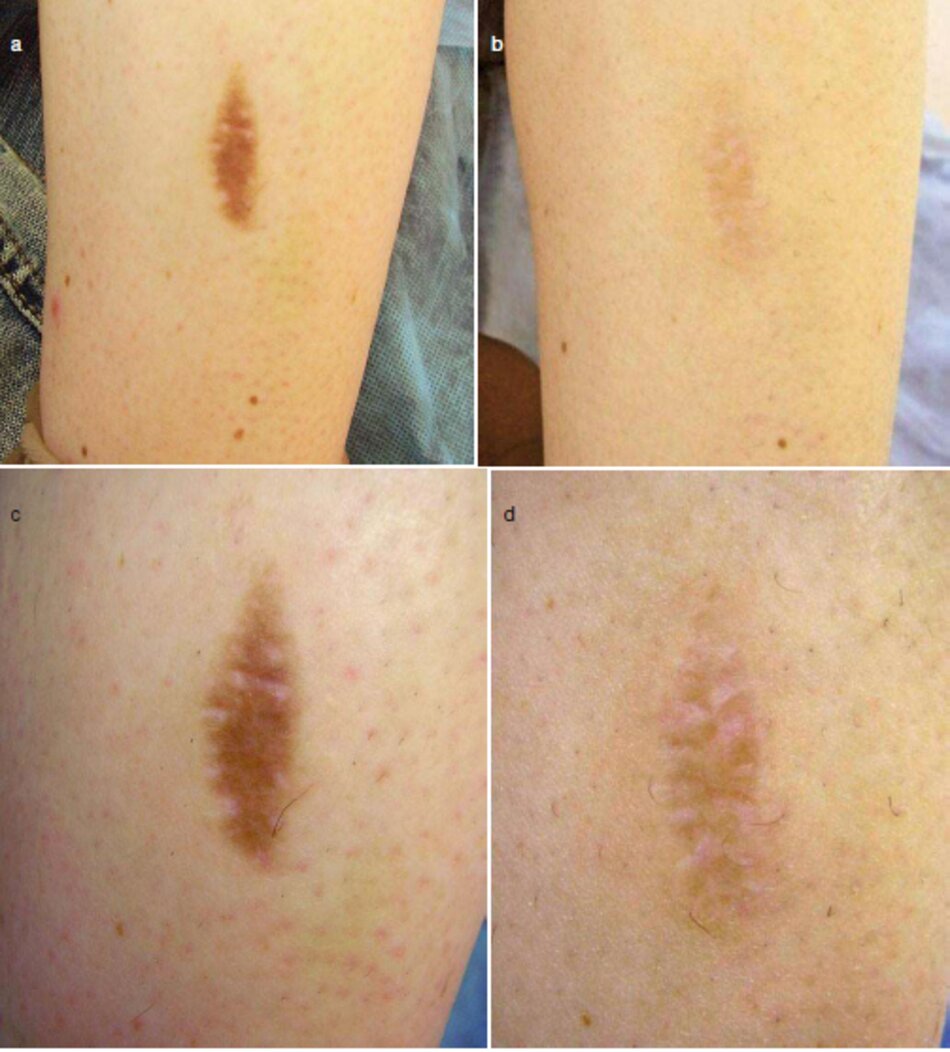
Việc áp dụng laser phân đoạn ở các giai đoạn điều trị sớm có thể đưa ra kết quá. nhưng tính hiệu quả của việc sử dụng laser trong điều trị vết sẹo thường trong điều kiện kinh tế là chủ đề để thảo luận. Các phương pháp khắc sẵn có hơn và giá cả hợp lý (microdermabrasion, liệu pháp microneedle, cryo hatching, vv). những ứng dụng của chúng đòi hỏi một cách tiếp cận riêng biệt cho từng loại sẹo. Lợi ích của Fraxel là sự đơn giản. Laser Fractional được khuyên sử dụng trong các vết sẹo teo theo quan điểm của chúng tôi.
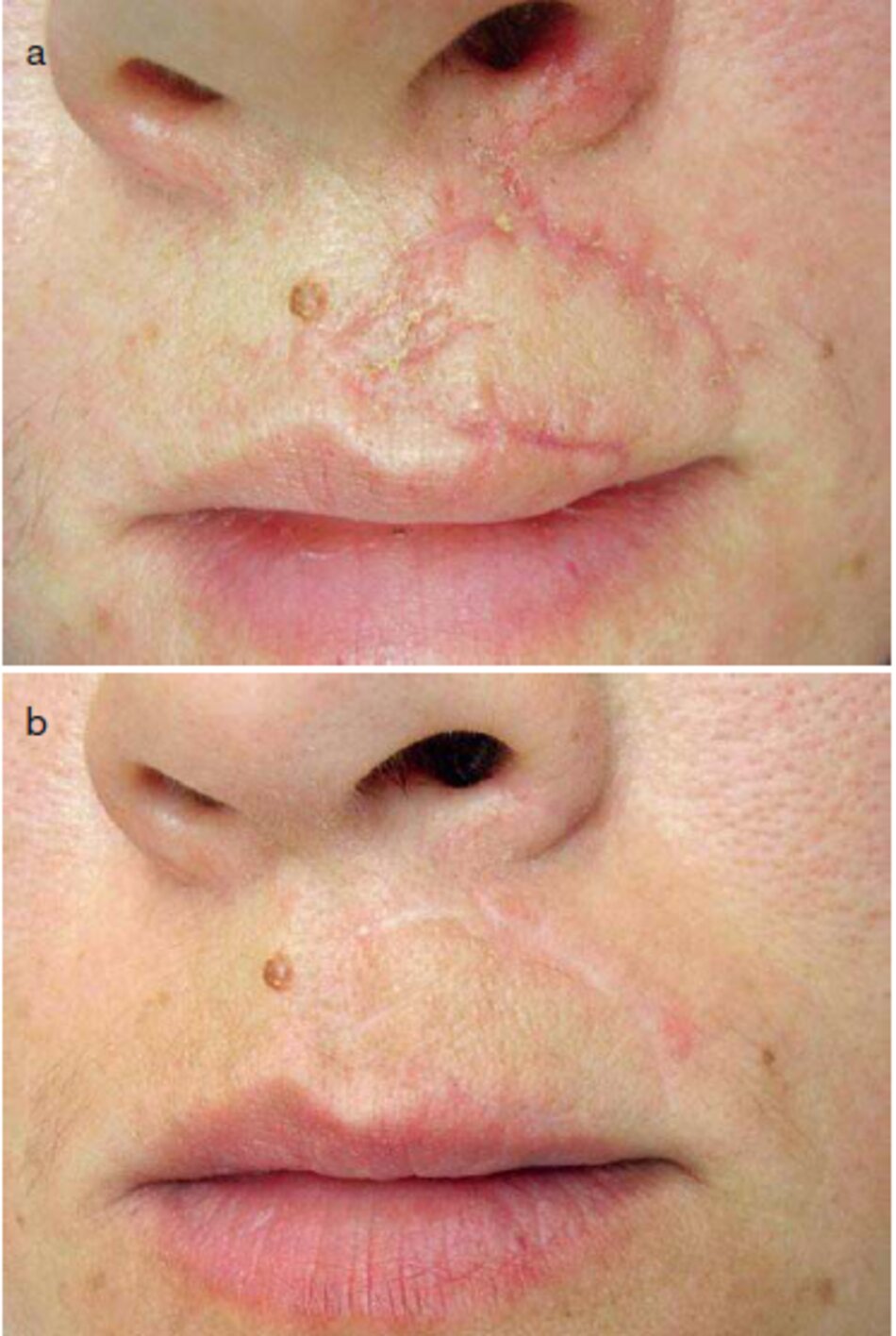
Ruby (694-um) and Alexandrite (755-nm) Lasers
Laser ruby và alexandrite tỏ ra hiệu quả cá trong việc điều chỉnh vết sẹo tăng sắc tố và vết sẹo bỏng, sẹo sau chấn thương (HÌ 1111 3.26a. c). Melanosome (cơ quan tế bào của melanocytes) là mục tiêu cụ thể bởi các laser này. Sự truyền ánh sáng ở bước sóng 694-nm và 755-nm. tương ứng, ampli thường có chọn lọc đến melanosomes. Melanocytes mất khả năng tổng hợp melanin.
Các melanin phân lũy tự nhiên, trong khi melanin mới không được tổng hợp. Da dần dần trở nên sáng hơn (Hình 3.26b d).
Điều trị
- Sử dụng điều trị bằng một laser ruby.
- Một thủ thuật bổ sung được khuyến khích.
- Bôi kem chống nắng SPF 50+ được khuyến khích.
Dermaroller (Liệu pháp tăng sinh Collagen)
Điều trị
- Đối với các vết sẹo sau chấn thương của môi trên trong Hình 3.27. hai thú thuật microdermabrasion da được thực hiện đến lớp hạ bì nhú ở một khoảng thời gian 1 tháng.
- Một thủ thuật CITY (1.5-mm dermaroller) đà được thực hiện.
Quá trình điều trị là 7 tháng.
Điều trị
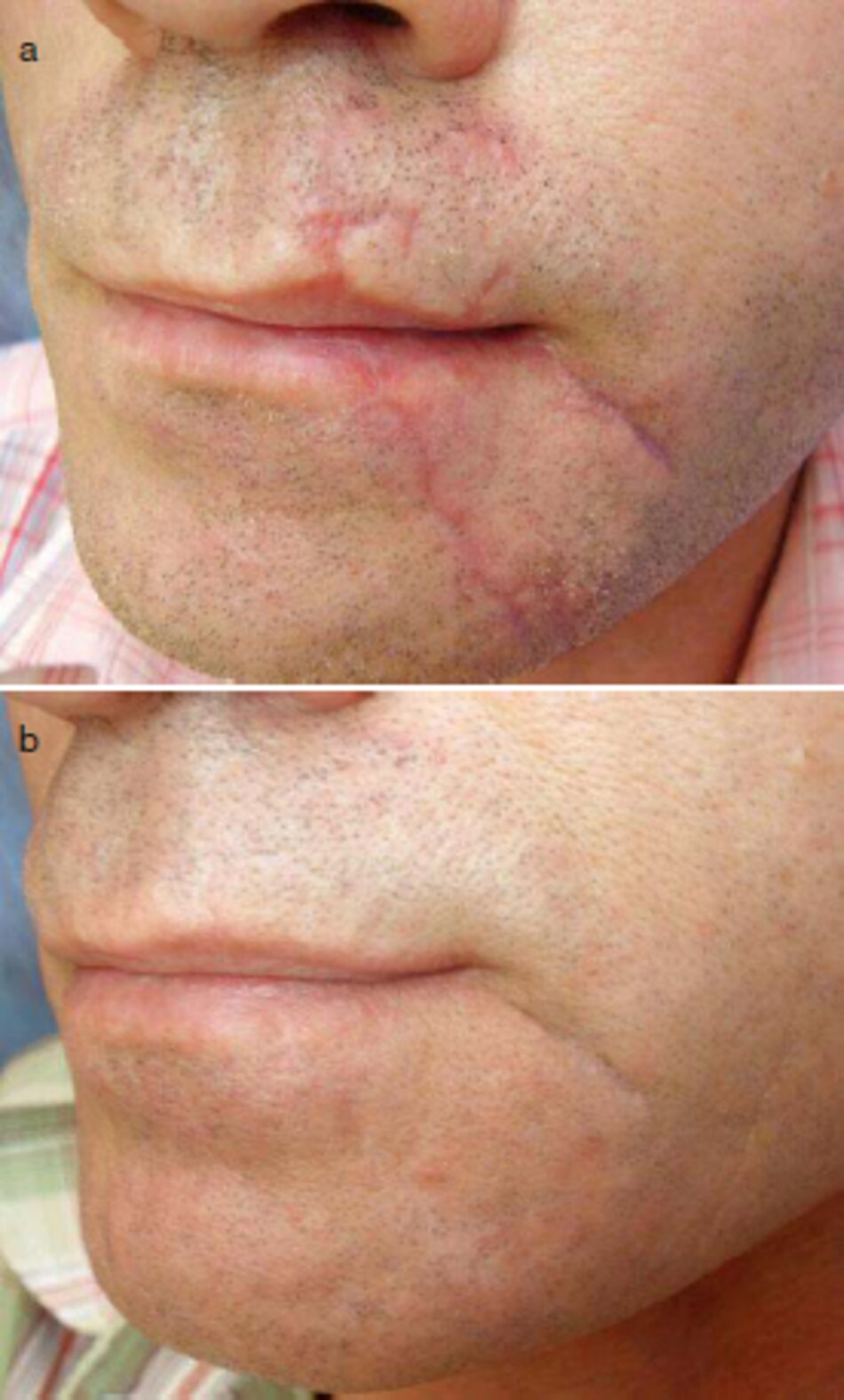
- Đối với các vết sẹo sau chấn thương của vùng quanh miệng và cằm (Hình 3.28). bốn thú ục microdermabrasion da đến lớp hạ bì nhú ở một khoảng thời gian 1 tháng / mỗi lần thực hiện.
- Một thủ thuật CITY (1.5-mm dermaroller) đà được thực hiện.
Quá trình điều trị là 9 tháng
4. Chỉnh sửa vết sẹo thường cũ
4.1 Sẹo Nặn (sẹo đóng cặn)
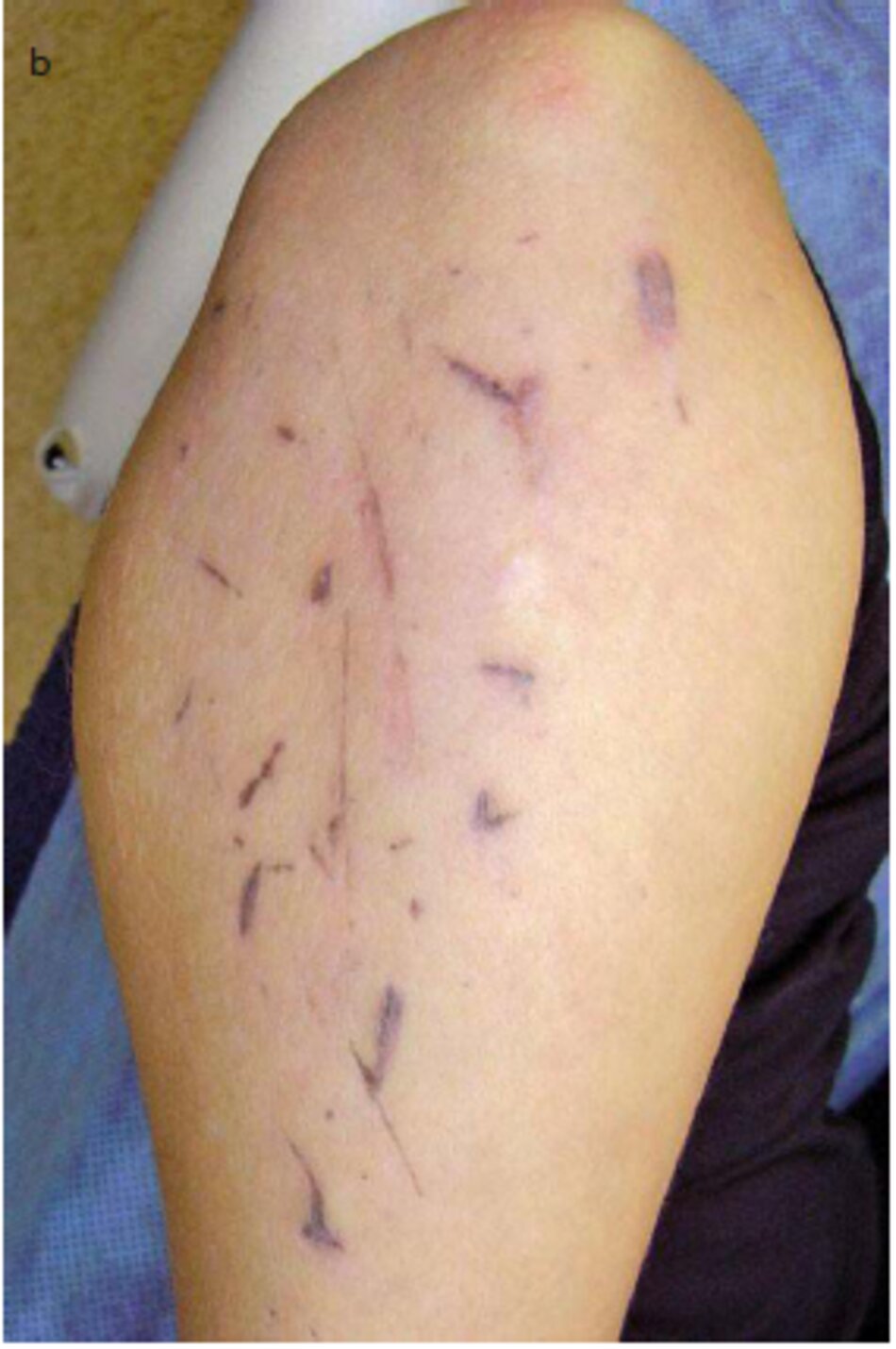
Sẹo nặn được hình thành bởi sự xâm nhập của các tác nhân bên ngoài vào vết thương tại thời điểm bị thương hoặc ngay sau vết thương (HÌ 1111 3.29). Thông thường, các tác nhân bên ngoài là nhựa đường, bụi. thuốc nhuộm. và các hạt vi chất dầu thoa. Sẹo nặn thường được hình thành do tai nạn xe đạp. xe máy hoặc các tai nạn giao thông khác. Nếu các vết thương không được làm sạch, các vật nhỏ được bao quanh bởi các đại thực bào. đóng chặt, và co rút lại các lớp sâu của lớp hạ bì. do đó khó khăn trong việc lấy ra. Chi có phẫu thuật vết sẹo mới có thể cho kết quả dương tính.
Ở giai đoạn sớm (giai đoạn viêm), một điều trị nhiều microdermabrasion cùng như ruby (bước sóng 694 nm) và laser alexandrite (755 nm) có thể có hiệu quả.
4.2 Sẹo mất sắc tố
Thông thường, nhưng bị nhân sẹo mụn bị mất sắc tố ở khu vực vùng vai. lưng và ngực thường yêu cầu điều trị. Microdermabrasion, laser bề mặt. and peels không hiệu quả trong việc điều chỉnh những vết sẹo như vậy. Một phương pháp kết hợp điều trị bằng microneedle và tia cực tím B (kết hợp giữa thiết bị dermaroller và Dennalight 80 [UVB 311 nm]) được sử dụng.
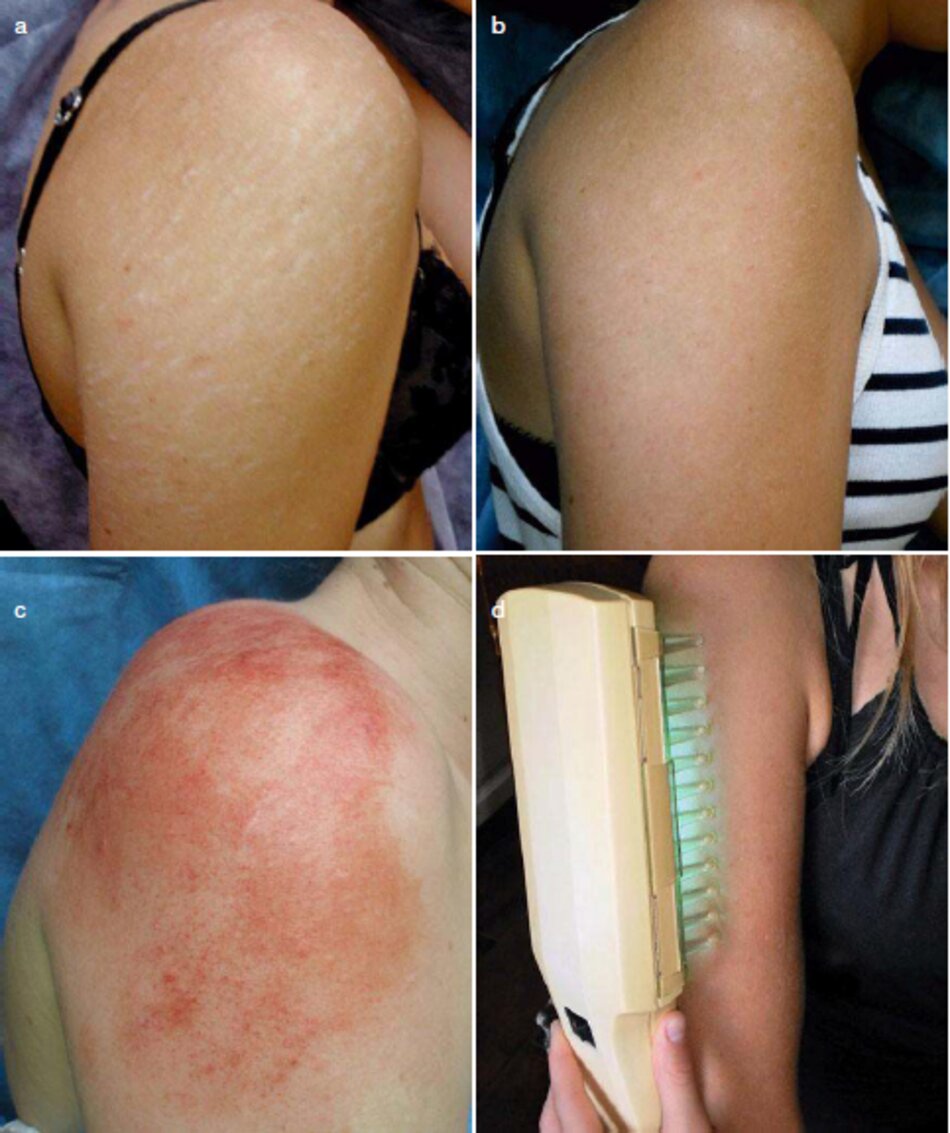
Mô tả phương thức. Thủ thuật được thực hiện trong hai giai đoạn.
- Giai đoạn 1. Bề mặt của khu vực điều trị được khử tiling. Gây mê được áp dụng cho bề mặt ờ dạng kem (EMLA. LMX 4) hoặc phun (lidocain 10% dung dịch) dưới sự tắc nghèn. Sau khi gây mê có tác dụng (bình thường sau 20-30 phút), tất cả bề mặt khu vực điều trị bị đâm bởi một con lăn 1.0 đến 1.5 11U11 (Hình 3.30c).
- Giai đoạn 2. Máu và bạch huyết được làm sạch từ bề mặt da bằng khăn ướt thấm ẩm bằng dung dịch đẳng trương. Tất cả bề mặt được xử lý ngày bằng UVB (Dermalight 80) (HÌ 1111 3.30d). Thời gian phơi nhiễm được đề nghị ờ nhưng bệnh nhân có loại đá I-III (theo Fitzpatrick) sè cấu thành không quá 2 phút. Phototherapy (Quang trị liệu) có thể được lặp đi lặp lại trong 2-3 ngày. Kết quá được đánh giá sau 4-6 tháng (Hình 3.30a. b).
5. References
- Bocchi E Caleffi E. Toschi s, Stabile M (1995) Pathological scar formation in bums: new biochemical and molecular factors in the healing process. Aim. Medit. Bums Club – vol. VI11 – n. I – March 1995
- Gold MH (2003) Dermabrasion in dermatology. Am J Clin Dermatol 4(7):467-471
- Greenhalgh DG (1998) The role of apoptosis in wound healing. Int J Biochem Cell Biol 30:1019-1030
- Hayek s. El Khatib A. Atiyeh B (2010) Bum wound cleansing – a myth or a scientific practice. Aim Bums Fire Disasters 23(1): 19-24
- Niland s. Cremer A. Fluck J, Eble JA, Krieg T. Solberg s (2001) Contraction-dependent apoptosis of normal dermal fibroblasts. J Invest Dermatol 116:686-692
- Safonov I (2007) Early micro dermabrasion in the scars treatment. Dermatol Venereol (Ukraine) 3(37)39-43
- Schweinfurth JM. Fedok F (2001) Avoiding pitfalls and unfavorable outcomes in scar revision. Facial Plast Surg 17(4):273-278
- Shim EK. Barnette D. Huglies K. Greenway HT (2001) Micro¬dermabrasion: a clinical and histopathologic study. Dermatol Surg 27(6):524-530
- Thomas JR. Prendiville s (2002) Update in scar revision. Facial Plast Surg Clin North Am 10(1): 103-111